多発性骨髄腫の症状・診断・治療
多発性骨髄腫とは?

多発性骨髄腫は血液がんの一種で、血液細胞の一つである形質細胞が異常増殖(=がん化)する病気です。
そして異常増殖した形質細胞をがん細胞といいます。
形質細胞は免疫を司る細胞のひとつで、タンパク質でできた抗体を放出するという役割があります。
体内に侵入してきた病原菌やウイルスなどの異物は、この抗体によって攻撃されます。
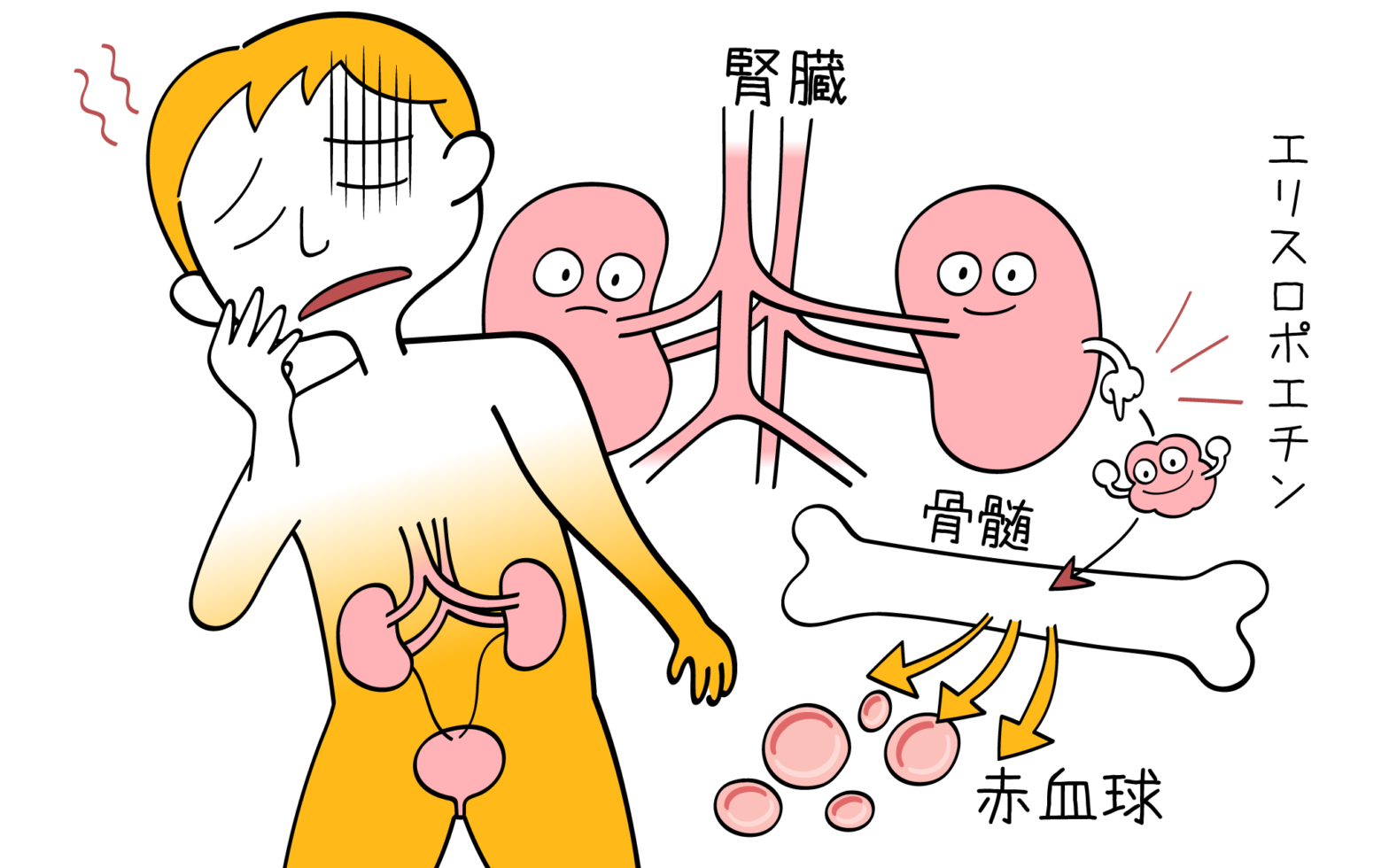
形質細胞は骨髄で造られますが、多発性骨髄腫になると骨髄内でがん細胞が無秩序に異常増殖し、異物を攻撃する能力の無いMタンパクという抗体だけを産生するようになります。
症状と特徴
骨髄には本来、赤血球・白血球・血小板・リンパ球など様々な血球細胞を造る造血機能の役割があります。
また骨自体も新陳代謝が繰り返され(=骨代謝)、新しい骨が作り変えられています。
しかし、多発性骨髄腫になるとがん細胞の異常増殖によって貧血や易感染状態、腰背部痛、高カルシウム血症、腎機能障害などの症状や臓器障害があらわれます。
多発性骨髄腫が発症する原因は、遺伝子や染色体変異による可能性が高いと考えられていますが、詳細はまだ明らかになっていません。
IL-6というサイトカインが異常増殖に関係していると考えられています。
わが国では人口10万人あたり約5人の発症率で、60歳以降で増加していきます。
男女比では男性の方がやや多く(1.5~2倍)、本邦での死亡者数は年間4,000人前後、高齢化に伴い発症率、死亡率ともに年々増加傾向にあります。
多発性骨髄腫の症状と予後
多発性骨髄腫はゆっくりと発症して、骨の痛み、その中でも腰痛が初発症状となることが多く、病的骨折などから発見されます。
レントゲンをとったときに、骨融解を起こした部分がpunched-out lesion(打ち抜き像)と呼ばれる特徴的な虫食い像がみえることで疑われます。
多発性骨髄腫の症状には大きく以下の3つがあります。
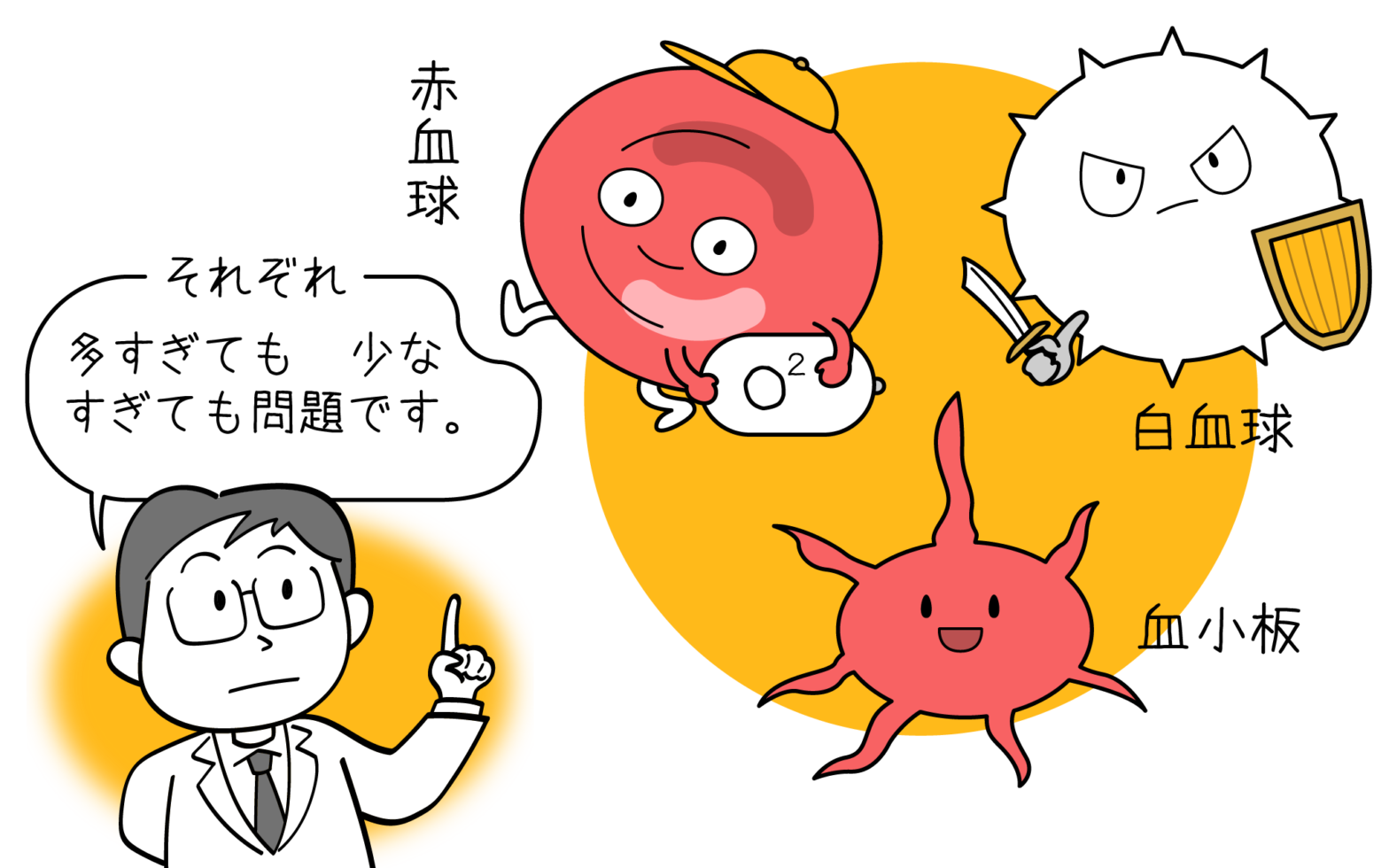
- がん細胞の異常増殖による造血機能の低下:貧血、易感染状態、出血傾向
- 骨代謝のバランスの崩れによる骨融解:骨折、腰背部痛、高カルシウム血症
- Mタンパクの大量産生:易感染性、過粘稠度症候群、尿細管性アシドーシス、アミロイドーシス
具体的にみていきましょう。
造血機能の低下
赤血球・白血球・血小板が正常に造られなくなることから、貧血や免疫力の低下、出血しやすくなるといった症状が現れます。
骨融解
骨には新陳代謝があり、古くなった骨は壊され、壊された部位が修復されることを繰り返し、骨を新しくつくりかえています。
また、体に必要なカルシウムを蓄えておく貯蔵庫としての役割を持っています。
多発性骨髄腫では、がん細胞の増殖によって骨を壊す因子(OAF:破骨細胞活性化因子)が分泌されて骨が融け始めます(=骨融解)。
これにより、骨がもろくなり圧迫骨折や腰背部痛などの症状や、骨からカルシウムが血液中に融け出し高カルシウム血症となります。
明確な症状はないものの健診で高カルシウム血症を指摘されたり、腰背部痛で整形外科を受診したりした際に多発性骨髄腫が判明するということもあります。
Mタンパクの大量産生
正常な形質細胞は、数種類の抗体を産生して異物から体内を守っています。
しかし多発性骨髄腫では異物を攻撃する能力を持たない抗体(=Mタンパク)しか産生しなくなるので、免疫力が低下します。
Mタンパクが血中に異常に増えることで血液の粘度が増し、ドロドロになると(=過粘稠度症候群)、細い血管の循環障害が生じ頭痛や視覚障害などの症状が出現します。
またMタンパクが心臓や腎臓、胃腸、神経など様々な臓器に付着し、それらの臓器の機能障害を引き起こします(=アミロイドーシス)。
多発性骨髄腫の予後
多発性骨髄腫の予後は、病期によって異なります。
分類の詳細は後述しますが、国際病期分類(ISS)で50%生存期間がステージⅠでは62ヶ月、ステージⅡでは44ヶ月、ステージⅢでは29ヶ月とされています。
劇症型とよばれるLDH1000以上、高カルシウム血症を伴う場合は予後が悪く、またベンスジョーンズ蛋白(BJP)型は腎障害をきたしやすく、予後が悪いです。
一方でIgG骨髄腫は最も予後がよく、つぎにIgA>IgD>IgEと予後がよいです。
多発性骨髄腫は現在の医療では完治することが難しい病気とされており、再発することも多くあります。
しかし有効な治療薬も数多く開発されていて、再発しても新たな治療法を選びながら長期間に渡り繰り返し治療を行っていきます。
多発性骨髄腫の診断と分類
多発性骨髄腫の診断・分類には、国際骨髄腫作業部会(International Myeloma Working Group:IMWG)が広く用いられています。

これらの検査によって多発性骨髄腫の確定診断、病型分類、病期、合併症の有無、予後に関わる異常の有無などを確認します。
多発性骨髄腫の確定診断は、
- 骨髄穿刺による骨髄での形質細胞の増殖の証明
- 蛋白電気泳動による血中あるいは尿中のMタンパクの証明
にて行われます。
多発性骨髄腫の診断と分類
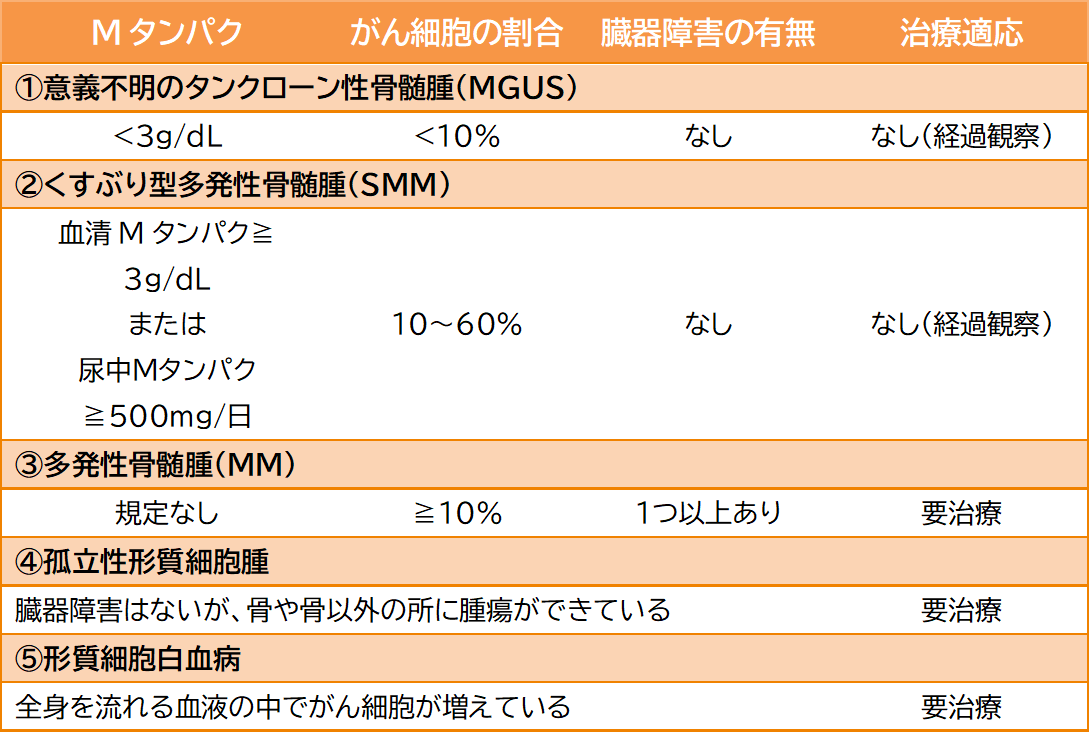
多発性骨髄腫は下記の3点を基準に5つの病型に分類されます。
- 骨髄中の異常な形質細胞(がん細胞)の有無
- 血液・尿中のMタンパクの有無(M-bow形成)
- 臓器障害(高カルシウム血症、腎機能障害、貧血、骨病変)の有無
また国際病期分類(ISS)では、血清β2ミクログロブリンと血清アルブミンの値によって病期をⅠ期~Ⅲ期の3段階に分けています。

血清β2ミクログロブリンの値が高く、血清アルブミンの値が低いほど、病気が進んでいる状態となります。
(最近では上記に加えて、血清乳酸脱水素酵素(LDH)値と特定の染色体異常の有無も考慮した改定版の分類もあります。)
多発性骨髄腫の治療法
前述した検査によって、病型の分類、病期、病気の悪性度を診断されます。
IMWGの基準では、下記の4つの臓器障害のうち1つでも症状が現れている場合に治療が必要と判断されます。
- 高カルシウム血症(Calcium elevation)
- 腎不全(Renal dysfunction)
- 貧血(Anemia)
- 骨病変(Bone lesion)
この4症状は頭文字をとってCRABと称されています。
年齢、全身状態、合併症の程度、患者さんの意向を考慮して治療方針が決定されます。
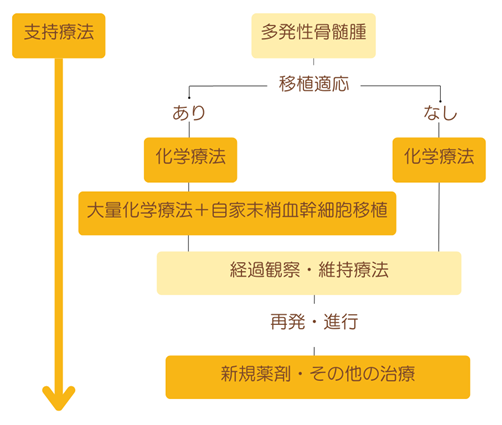
多発性骨髄腫の治療は大きく2つに分けられ、
- 症状緩和目的:支持療法
- 治療目的:化学療法・自家末梢血幹細胞移植
- 貧血(Anemia)
- 骨病変(Bone lesion)
自家末梢血幹細胞移植が適応かどうかによって治療法が異なり、下記の治療アルゴリズムに沿って治療が行われます。
支持療法とは
現れている症状に対して行われる治療で、以下のような治療があります。
- 骨髄の機能低下によって現れる貧血・出血傾向・易感染状態の治療を目的とした、輸血や薬剤療法
- 骨融解によって現れる、高カルシウム血症や骨の痛みに対する薬物療法や放射線療法
- 過粘稠度症候群に対する治療として、血漿交換療法
化学療法とは
抗がん剤、分子標的薬、免疫調節薬、抗体薬、ステロイド薬などの薬剤を2~3剤併用した、多剤併用療法を用いることが多くあります。
薬剤の組み合わせや容量は患者さんによって異なります。
抗がん剤はがん細胞の増殖を抑制または死滅させることができますが、正常な細胞も攻撃することになるので、副作用を伴います。
従来より、以下のような化学療法がおこなわれてきました。
- MP療法:メルファラン+プウレドニゾロン
- 大量DEX療法:デキサメタゾン
- VAD療法:ビンクリスチン・アドリアマイシン・デキサメタゾン
近年では治療効果が良好な新規薬剤として、下記の薬剤が報告されています。
- 【分子標的薬/プロテアソーム阻害薬】
ベルケイド(一般名:ボルテゾミブ)
ある特定の酵素の働きを阻害して、がん細胞が自然と消失するように誘導する - 【免疫調整薬/サリドマイド関連薬】
レブラミド(一般名:レナリドミド)
体内で生じている過剰な免疫反応を抑制し、がん細胞の増殖を抑える - 【HDAC阻害剤】
ファリーダック(一般名:パノビノスタット)
がん細胞が増える働きを助ける酵素の活動を抑え、がん細胞の増殖を抑える
自家末梢血幹細胞移植とは
患者自身の末梢血中に存在する造血幹細胞を採取し、後に患者自身に戻す方法です。
ドナーを必要とせず移植後の造血回復が早いなどのメリットがあります。
しかし、移植前にがん細胞を限りなく少なくする目的で大量化学療法を行うため、かなり大きな負担が体にかかります。
そのため年齢、合併症の程度、全身状態を考慮する必要があります。
多発性骨髄腫は、現在の医療では完治することが難しい病気とされており、病状が良くなっても再発することが多くあります。
再発した場合、治療薬剤や治療期間を変更するのか継続するのか、または経過観察するかどうかなどは各患者さんの体の調子や、病状の程度、病期の進行などによって異なります。
病状が安定したり悪化したりを繰り返す病気ということを理解し、治療内容や治療スケジュールを担当医としっかり話し合うことが大切になります。
【お読みいただいた方へ】
医療法人社団こころみは、東京・神奈川でクリニックを運営しています。
「家族や友達を紹介できる医療」を大切にし、社会課題の解決を意識した事業展開をしています。
上野御徒町こころみクリニックでは、血液患者さんの治療と社会生活の両立を目指し、大学病院と夜間連携診療を行っています。
医療職はもちろんのこと、法人運営スタッフ(総合職)も随時募集しています。
取材や記事転載のご依頼は、最下部にあります問い合わせフォームよりお願いします。
カテゴリー:こころみ医学 投稿日:2023年1月21日
関連記事
【販売中止】フェルムカプセル(一般名:フマル酸第一鉄カプセル)の効果と副作用
フェルムカプセル(一般名:フマル酸第一鉄カプセル)は、鉄欠乏性貧血に処方されるカプセル剤です。 徐放性の薬剤であり、1日の内服回数を少なくすることで服用の負担を軽減できます。 今回は、フェルムカプセルの効果や副作用につい… 続きを読む 【販売中止】フェルムカプセル(一般名:フマル酸第一鉄カプセル)の効果と副作用
投稿日:
人気記事

紫斑病の症状・診断・治療
紫斑病とは? 紫斑病とは、止血に重要な働きをしている血小板が減少してしまうことなどで、血が止まりにくくなっているときに起こります。 その原因は様々で、血小板の機能に異常がある場合、凝固因子といわれる止血に必要なタンパクが… 続きを読む 紫斑病の症状・診断・治療
投稿日: