【お願い】
「こころみ医学の内容」や「病状のご相談」等に関しましては、クリニックへのお電話によるお問合せは承っておりません。
診察をご希望の方は、内科外来の特徴と流れ をお読みください。
白血病の治療とは?白血病の治療方法とステップ
白血病の治療

白血病は他のがんと違い、外科手術による除去ができません。
その代わり、抗がん剤など薬による化学療法の効果が得られやすいのが特徴です。
治療法の進歩により、かつては難治だった白血病も治癒をしたり、病気をコントロールしながら長期生存できるケースが増えています。
白血病のタイプや個人の状態により治療法は大きく異なりますが、治療の基本は増殖しているがん細胞をできる限り減らし、血液機能や全身状態を回復させ、その状態を維持していくことです。
種類別では、
- 急性骨髄性白血病・急性リンパ性白血病 → 抗がん剤治療
- 慢性骨髄性白血病 → 分子標的薬の継続服用
- 慢性リンパ性白血病 → 症状が出るまで経過観察し、進行に合わせて抗がん剤や分子標的薬を用いた治療
が主な治療で、どの白血病でも薬だけでの治療が困難なケースでは、造血幹細胞移植などが検討されることがあります。(詳しくはそれぞれの項目をご覧ください)
強い治療をするとかえってダメージが大きくなる・効果が得られないと予測される場合には、治療によるメリット・デメリットや患者さんの希望、予後なども踏まえ、患者さんの生活の質を重視した緩和療法が中心になります。
多種抗がん剤治療
急性白血病の場合、多くは集中的な抗がん剤治療を最初に行います。
白血病では数種類の薬剤を併用する多剤療法が主で、入院で数日~1週間程度を1セットにして何サイクルか点滴を行います。
特徴的な染色体異常のあるタイプでは分子標的薬、急性前骨髄球性白血病ではビタミンA誘導体を使った分化誘導薬も併用されます。
それらのスタンダードな治療では、
- 寛解導入療法
- 地固め療法
- 維持療法
という3ステップによってがん細胞の根絶を目指します。
年齢・病態・全身状態などからそれが難しいときは、可能な範囲の種類や用量に変更して慎重な投与が行われたり、途中で造血幹細胞移植が検討されたりします。
3つの白血病治療ステップ
①寛解導入療法
数種の抗がん剤を使い、全身に広がる白血病細胞を減少させ、顕微鏡検査のレベルでは白血病細胞が確認できない状態を目指します。
②寛解後療法(地固め療法)
初期の治療で寛解が達成されても、白血病細胞は体内にまだ残っている状態です。そのままだと再発の恐れがあるため、さらに抗がん剤を追加して白血病細胞の全滅を目指します。
③維持療法
完全寛解とは、精密な検査でも白血病細胞が検出されず、血液機能や全身状態が回復した状態です。その状態を維持するために、飲み薬の抗がん剤の服用などを行うことがあります。
急性白血病で完全寛解の状態が5年維持できれば再発の可能性は低く、白血病は治癒したとみることができると言われています。
抗がん剤と副作用
白血病の治療では大量の抗がん剤を使用するため、開始初日から治療後数か月の期間は様々な副作用の可能性があります。それらをできるだけ予防・緩和するために、治療と併用して対策を行います。
抗がん剤の投与が終わり血液の状態が回復してくると、副作用の症状も落ち着きます。
抗がん剤はがん化した白血病細胞を減らす効果がありますが、一時的には正常な血球細胞も減らしてしまうため、様々な症状が起こります。
使用する薬剤の種類や全身の状態によっても副作用の出現には個人差がありますが、代表的な副作用は、
- 白血球の減少によりウイルスや細菌に感染しやすくなる
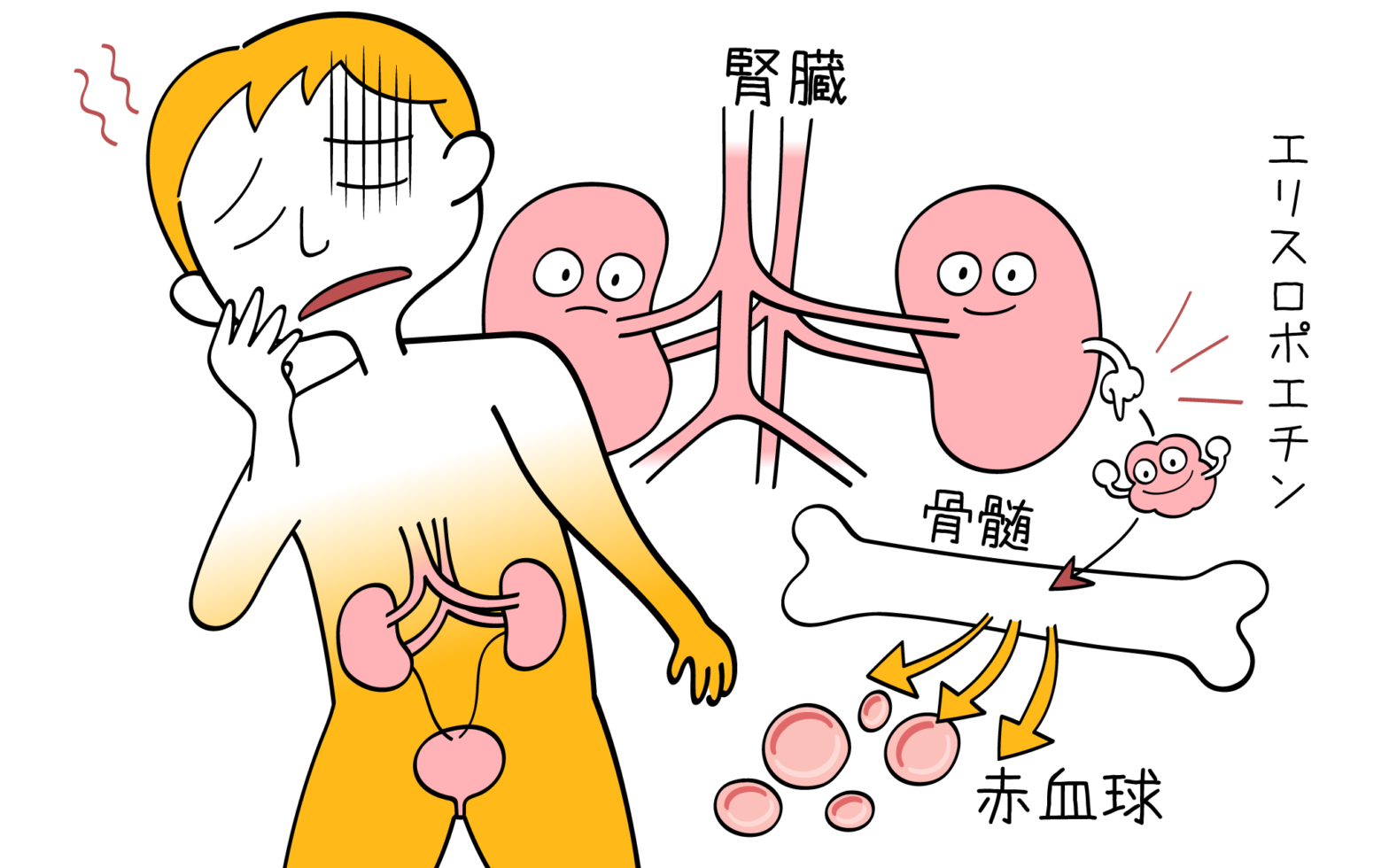
- 赤血球や血小板の減少で貧血や出血傾向が起こる
- 吐き気、嘔吐
- 下痢
- 脱毛
- 発熱
などです。
白血病の人は元々白血球の機能に異常が起こり免疫が弱くなっていますが、抗がん剤によってさらにその数が減少し、とくに感染を防御するために重要な好中球に影響が出やすいため、非常に抵抗力が弱くなります。
感染症による肺炎や敗血症は命にかかわるため、抗がん剤治療と併用して感染症対策も徹底して行われます。
また、貧血や血小板減少に対しては濃厚赤血球や血小板の輸血も行います。その他、血液製剤の使用や、吐き気止め・下痢止めなどの対症療法もその都度行われます。
その他の白血病治療法
白血病の治療は進化を見せており、かつては不治の病というイメージでしたが、近年は良くなって社会復帰される方も増えています。
従来の抗がん剤治療でも、副作用をコントロールするための支持療法が発展することで、薬の選択の余地も広くなっています。
ここでは、それらの白血病治療法についてご紹介していきます。
- 分子標的治療
- 造血幹細胞移植(同種造血幹細胞移植)
- 骨髄非破壊的移植(ミニ移植)
- 臍帯血(さいたいけつ)移植
- 放射線治療
- 支持療法
- 緩和療法(生活の質を重視する治療)
分子標的治療
特徴的な染色体異常や遺伝子異常がみられる白血病では、『分子標的薬』という薬を使った治療を行います。
とくにフィラデルフィア染色体のある白血病に対しては、チロシンキナーゼ阻害剤というタイプの分子標的薬の有効性が認められています。
それらの薬の開発により、難治性だったフィラデルフィア陽性型の白血病の治療成績がずいぶん良くなりました。
患者さんに共通してフィラデルフィア染色体がみられる慢性骨髄性白血病の治療は、チロシンキナーゼ阻害剤の飲み薬を継続する通院治療が中心です。
同じフィラデルフィア遺伝子がみられるタイプの急性リンパ性白血病では、抗がん剤と組み合わせて点滴投与を行います。
主に使用されるのはイマチニブ(商品名:グリベック)という薬で、フィラデルフィア染色体がつくりだすBCR-ABLチロシンキナーゼという異常なタンパク質の機能を抑えることで、白血病細胞を減少させていく効果があります。
その他にもダサチニブ(商品名:スプリセル)が使われることもあり、再発例や難治性の場合は、タシグナやボシュリフ、アイクルシグなど別のチロシンキナーゼ阻害薬が使われます。
造血幹細胞移植(同種造血幹細胞移植)
抗がん剤投与などで寛解状態を目指した後、薬での治癒が難しいと判断されたときに検討される治療です。ドナー(提供者)から事前に採取した健全な造血幹細胞を投与し、骨髄の機能を回復させます。
抗がん剤治療などの化学療法で効果が不十分な場合や、状態から化学療法だけでは治癒が困難と予想されるケース、再発後で化学療法により治療効果が得られた場合などに実施が検討されます。
ただし、同種造血幹細胞移植は治療による合併症のリスクが高く、白血球の型 (HLA) が一致しているドナーの協力も必要であることから、気軽に行える治療ではありません。
患者さんの全身状態や年齢、病気の状態、ドナーの有無、メリットとデメリットのバランスなどから慎重に検討がされます。
骨髄非破壊的移植(ミニ移植)
比較的新しい治療法で、大量の抗がん剤や全身への放射線治療を使わず、免疫抑制作用の強い薬を用いながら患者さんとドナーの造血幹細胞を入れ替える方法です。
末梢血移植などに比べて再発率は高いものの、移植後の合併症は明らかに少なく、60歳代の高齢者の方や、合併症のある患者さんへの移植法として選択されることがあります。
臍帯血(さいたいけつ)移植
『臍帯血(さいたいけつ)』はへその緒のことです。お腹の赤ちゃんがお母さんの子宮とつながって栄養を得ていた管で、出産後は切り取られ不要となります。
その中の血液には造血幹細胞が存在しており、移植などに使うため臍帯血バンクで保管されています。様々なHLAの型に対応することができます。
放射線治療
主にリンパ芽球性リンパ腫や、急性リンパ性白血病の治療で行われることがあります。
それらのうち、局地的に腫瘍のかたまりができている場合、治療後の再発予防で局所に放射線照射をします。ただし、放射線による副作用の可能性もあるため、状態によって慎重な検討がされます。
支持療法
白血病による諸症状や、抗がん剤などの副作用を緩和するための二次的な治療です。
感染症予防治療、抗ウイルス剤などの投与、貧血や血小板減少への輸血、吐き気止めの使用など、病気そのものを治せるものではなく対症療法ですが、白血病の治療においては非常に重要な役割を果たします。
白血病の患者さんができるだけ安全・安定した状態で治療が続けられるように、幅広い対応でメインの治療を支えます。
緩和療法(生活の質を重視する治療)
近年ではがんと診断されたときから、「生活の質をできるだけ保つこと」を目的として緩和ケアの実施が広がっています。生活の質は、『クオリティ・オブ・ライフ(QOL)』ともいいます。
現在の医療は、「医学的に病気を治す」ことばかりではなく、実際に起きているつらい症状や生活を妨げている要素をできるだけ緩和させ、患者さんが自分らしく過ごし、大切な人たちとの生活を続けられるようにサポートすることも重視されてきています。
緩和ケアは、がんが進行したときに限らず、がんと診断されたときから必要に応じて行われます。
病気や治療による痛み、吐き気、だるさなどの諸症状や、精神的な苦しみや孤独感をやわらげることを目的とし、医学的な側面だけではなく幅広い対応を行います。
若年者や強い治療による寛解が見込める場合は積極的な治療を行いますが、強い治療がかえって負担になる場合や、効果が期待できない場合、高齢者の患者さんの場合は、体への負担を減らし、症状を緩和することを考えた治療が中心になります。
白血病の治療の歴史
白血病が初めて報告されて以降、約100年ほどは有効な治療法は見つからず、急性白血病では数週間~数か月、慢性白血病でも数か月~数年で死亡してしまう不治の病でした。
第二次世界大戦後に抗がん剤6-MP が登場し、白血病にも適用され始めましたが、使用法や設備も未熟だった1960年代までは大した効果は得られず、白血病が死の病である状況は変わりませんでした。
1960年代以降は抗がん剤の種類や研究も進歩し、白血病に対する抗がん剤Ara-c(シタラビン)とダウノルビシンの多剤併用療法が開発されました。
また、白血病による感染症に対する抗生物質も様々なものが登場し、少しずつ白血病の治療は進歩していきました。
1960年代後半には、抗がん剤の多剤併用療法の改良によって白血病が治癒するケースが増え始めました。
同時に抗生物質のさらなる充実、1970年代から行われるようになった血小板輸血など支持療法の進化もあり、急性白血病患者さんの70~80%で白血病細胞が見られない寛解状態に持ち込めるようになりました。
しかしながら、多剤併用療法のみでは再発も少なくなく、さらなる治療法の開発が求められ、1970年代からは造血幹細胞移植の研究が開始されました。
1990年代からは、造血幹細胞移植が本格的に適用されるようになり、抗がん剤だけでは長期生存は難しかった重症例も、20~60%の患者さんで長期生存が期待できるようになりました。
また、病態が特徴的な急性前骨髄球性白血病では、ビタミンA誘導体による分化誘導療法の発見により治療効果が飛躍的に高まりました。
2001年には難治性だった慢性骨髄性白血病の治療薬としてチロシンキナーゼ阻害薬が登場し、その後も新しい薬の開発・承認が続くなど、白血病の治療は確実に進歩しています。
【お読みいただいた方へ】
医療法人社団こころみは、東京・神奈川でクリニックを運営しています。
「家族や友達を紹介できる医療」を大切にし、社会課題の解決を意識した事業展開をしています。
上野御徒町こころみクリニックでは、血液患者さんの治療と社会生活の両立を目指し、大学病院と夜間連携診療を行っています。
医療職はもちろんのこと、法人運営スタッフ(総合職)も随時募集しています。
取材や記事転載のご依頼は、最下部にあります問い合わせフォームよりお願いします。
![画像名の[sample]の部分に記事の名前を入れます](https://ueno-okachimachi-cocoromi-cl.jp/wp-content/uploads/2023/01/378123a85308949b14579f3b1dd9a9c4.png)
監修医師紹介
山口 博樹
日本医科大学血液内科 大学院教授/上野御徒町こころみクリニック顧問
日本内科学会/日本血液学会(評議員)/日本造血・免疫細胞療法学会(評議員)
総合内科専門医/総合内科指導医/日本内科学会認定内科医/血液専門医/血液指導医/がん治療認定医/日本造血・免疫細胞療法学会認定医/骨髄移植推進財団ドナー調整医師
![画像名の[sample]の部分に記事の名前を入れます](https://ueno-okachimachi-cocoromi-cl.jp/wp-content/uploads/2025/03/img_dr-man-1.png)
執筆医師紹介
徳重 淳二
日本内科学会/日本血液学会/日本癌学会
医学博士/日本血液学会認定血液専門医・指導医/日本内科学会認定内科医/臨床研修指導医講習修了/がん診療に携わる医師に対する緩和ケア研修会修了/難病指定医
カテゴリー:こころみ医学 投稿日:2022年9月20日
関連記事
【販売中止】フェルムカプセル(一般名:フマル酸第一鉄カプセル)の効果と副作用
フェルムカプセル(一般名:フマル酸第一鉄カプセル)は、鉄欠乏性貧血に処方されるカプセル剤です。 徐放性の薬剤であり、1日の内服回数を少なくすることで服用の負担を軽減できます。 今回は、フェルムカプセルの効果や副作用につい… 続きを読む 【販売中止】フェルムカプセル(一般名:フマル酸第一鉄カプセル)の効果と副作用
投稿日:
人気記事

紫斑病の症状・診断・治療
紫斑病とは? 紫斑病とは、止血に重要な働きをしている血小板が減少してしまうことなどで、血が止まりにくくなっているときに起こります。 その原因は様々で、血小板の機能に異常がある場合、凝固因子といわれる止血に必要なタンパクが… 続きを読む 紫斑病の症状・診断・治療
投稿日: