【お願い】
「こころみ医学の内容」や「病状のご相談」等に関しましては、クリニックへのお電話によるお問合せは承っておりません。
診察をご希望の方は、内科外来の特徴と流れ をお読みください。
糖尿病の症状・診断・治療
糖尿病とは

糖尿病とは、インスリンの作用不足により、高血糖状態が続いてしまう病気です。
インスリンの分泌ができなくなってしまう1型糖尿病と、インスリンの効きが悪くなり分泌も低下していく2型糖尿病に大きく分けることができます。
血糖値が高い状態で放置すると、様々な合併症を引き起こす原因となることが、糖尿病の怖さです。
多くの人に認知されている、国民病となっていますが、現在は予備軍も含め、成人の約6.3人に1人が糖尿病と言われています。
糖尿病の種類と原因
糖尿病は1型と2型に区分されます。
1型糖尿病
膵臓のインスリンを分泌する細胞(ランゲルハンス島β細胞)が破壊されてしまう糖尿病。
自己免疫・遺伝的素因が多く、特殊な病気であることから、若者が発症する割合が多い。
2型糖尿病
インスリン分泌の低下し、環境的素因によりインスリンの抵抗性が加わり、相対的なインスリン不足から高血糖状態となる糖尿病。
ほとんどの人は、2型糖尿病に当てはまる。
2型糖尿病の原因
2型糖尿病は下記のような、環境的要因が挙げられる病気です。
- 運動不足
- 過食
- 肥満
- アルコール過剰摂取
- ストレス
2型糖尿病は主に中高年の方が発症しやすい病気ですが、食生活が欧米化している影響で、下記のような習慣がある方は、小中学生でも認められることがあります。
- インスタント食品を食べることが多い
- お菓子やジュースを多く摂取している
- テレビゲームばかりで運動しない
- 太っている
糖尿病の症状

糖尿病の主な症状は下記の通りです。
- 口の渇き(口渇)
- 多飲
- 多尿
- 体重減少(インスリン分泌低下時)
- 体力低下
- 倦怠感
- 手足のしびれや痛み・冷えや麻痺
- 視界のかすみ・視力低下
また、糖尿病などの生活習慣病は動脈硬化を促進し、将来的な脳や心臓といった重要な血管トラブルのリスクを高めます。

動脈硬化を防ぐためにも、これらの病気が潜んでいないか、検査を行っておくとよいでしょう。
糖尿病の3大合併症
糖尿病が慢性的に持続すると、血管に障害をきたし、全身の合併症による症状が認められるようになります。
糖尿病の進行例として、「シ」「メ」「ジ」の順番で症状が進行していきます。
- シ・・・神経の障害
- メ・・・目の障害
- ジ・・・腎臓の障害
これを糖尿病の3大合併症といいます。
3大合併症①神経障害
神経障害は主に細い血管から傷ついていくので、以下のような末梢神経に障害がみられるようになります。
- 知覚神経:痛みや温度を感じる神経
- 運動神経:運動するよう指示を与える神経/li>
- 自律神経:体温や呼吸など体の状態を自動でコントロールする神経
それぞれの症状は下記の通りです。

しかし、これらの症状が出ても、糖尿病と気づかないことがほとんどです。
3大合併症②目の障害
糖尿病の進行により、末梢神経が障害され続けると、太い血管にも障害が生じ、糖尿病網膜症を発症します。

このような症状が出て眼科を受診した際に、糖尿病と診断されることが多く見受けられます。
また、網膜にある毛細血管が詰まり、酸素がうまく回らない状態になります。
その影響で新生血管が破裂し、眼底出血が起こると、失明の原因にもなるので、糖尿病は早期発見できることが望ましいです。
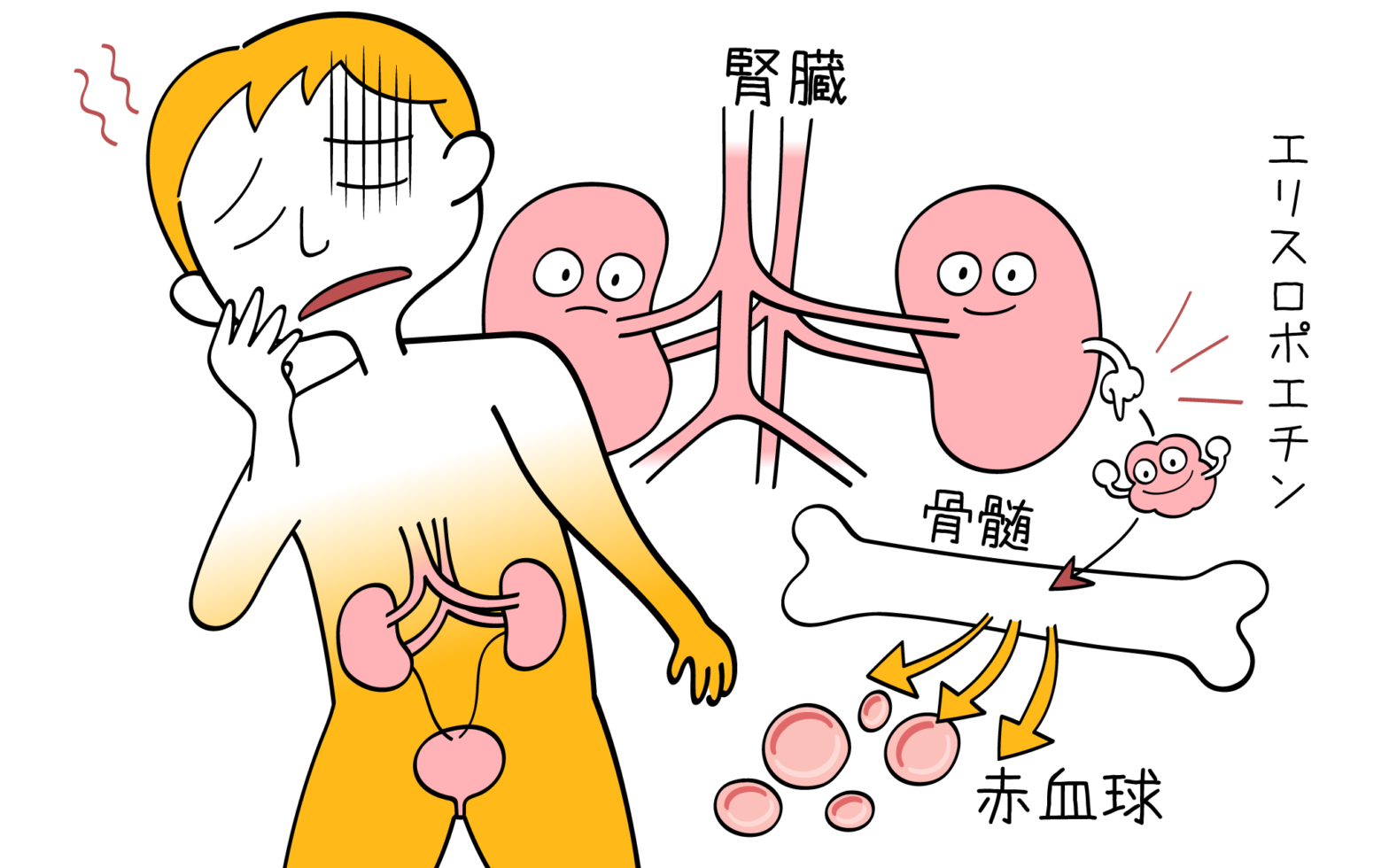
3大合併症③腎臓障害
そしてさらに進行すると、腎臓が障害されます。

腎臓の機能が著しく低下すると透析を行う必要があります。
糖尿病の重篤な合併症
糖尿病はどの臓器も初期段階であれば、改善することができます。
しかし、病状が悪化してしまうと、治療を行っていても、元に戻すことが難しくなってしまいます。

同時に、糖尿病が重篤化すると、動脈硬化も進行し、下記のような重篤な病気になってしまう可能性があります。
- 心筋梗塞
- 脳梗塞
- 脳出血
糖尿病は、神経の障害により、痛みの感覚が鈍くなります。
そのため、上記のような命の危険が及ぶ疾患も、発見が遅れてしまうこともあります。
糖尿病は、重症化する前に治療を行わないと、とても危険な病気なのです。
糖尿病の診断
糖尿病の診断は、血液検査で下記の項目を確認します。

空腹時は「空腹時血糖値」、食事を摂っている場合は、「随時血糖値」を測定します。
「随時血糖値」しか測定できないときは、「HbA1c(ヘモグロビン エーワンシー)」を測定し、診断を行います。
糖尿病の診断基準
糖尿病の診断基準は、下記のいずれかが当てはまると「糖尿病型」と診断されます。

最新版の糖尿病ガイドラインは、下記よりご確認ください。

しかし、血糖値が高いということだけでは、糖尿病と確定はできません。
下記項目を確認した上で、診断が確定します。
- HbA1cが6.5%以上
- 確実な糖尿病症状(口渇・多飲・多尿・体重減少)
- 糖尿病網膜症
境界型糖尿病の診断
境界型糖尿病とは、「糖尿病」ではないが、血糖値が通常よりも高い状態であることを示します。
境界型糖尿病の診断には、「空腹時血糖値」と「負荷後2時間血糖値」の値を調べます。
「負荷後2時間血糖値」とは、糖分を摂取してから2時間後の値です。
下記のいずれか1つが当てはまると、境界型糖尿病と診断されます。

境界型糖尿病と診断されたら、糖尿病に進行してしまう可能性があるので、定期的に血液検査を行うことをおすすめします。
再検査を行う目安は、診断されてから約3か月ぐらいです。
糖尿病の検査
糖尿病と診断されたら、血糖値を下げることに注目しがちですが、糖尿病は全身に症状が出る病気です。
全身状態の確認をすることをおすすめします。
推奨する検査は下記の通りです。

採血
まず、一般項目の採血で下記の病気の疑いがあるかを調べます。

できるなら、C-ペプチド(CPR)の値も測定し、膵臓が分泌しているインスリンの量を調べます。
CPRの測定で、インスリン分泌量が極端に低い場合は、1型糖尿病の可能性が示唆されます。
1型糖尿病であった場合は、大きな総合病院での治療が望ましいでしょう。
インスリンの分泌量が多い場合は、インスリンの抵抗性が高くなり、分泌を促す薬を処方しても、あまり効果がありません。
そのため、CPRの測定は治療に使う薬剤の選択に役立ちます。
尿検査
尿検査で尿に含まれる糖の値を調べることで、重症度の判断をすることができるので、重要な検査となります。
アミノ酸の一種である、微量アルブミンの漏出量を尿検査で調べると、腎機能に障害があるかを確認することができます。
エコー検査
糖尿病は動脈硬化を進行させるため、脳梗塞や脳出血のリスクとなる、首の血管の状態を調べます。
また、糖尿病の方はさまざまな臓器に障害をもたらすため、腹部エコーを行います。
急激な糖尿病の悪化などを認める場合は、「肝臓癌」や「膵臓癌」が隠れていることもあるので、画像診断も行っていきます。
糖尿病の治療
糖尿病の治療ガイドラインでは、HbA1cの目標値を以下のように定めています。

始めは、食事療法や運動療法で改善を目指しますが、改善が難しい場合は内服薬の処方を行います。
経口血糖降下薬
糖尿病の治療ガイドラインで定められている治療薬は以下の3種類です。

インスリン分泌能や患者さんの状況を踏まえつつ、どんなお薬を処方するのか検討していきます。
ビグアナイド薬
- メトホルミン(商品名:メトグルコ)
- ブホルミン(商品名:ジベトンS)
- 配合錠(商品名:エクメット・メタクト・イニシンク)
チアゾリジン薬
- ピオグリタゾン(商品名:アクトス)
DPP4阻害薬
- アログリプチン(商品名:ネシーナ/配合錠:リオベル・イニシンク)
- テネリグリプチン(商品名:テネリア/配合錠:カナリア)
- ビルダグリプチン(商品名:エクア/配合錠:エクメット)
- リナグリプチン(商品名:トラゼンタ)
- シタグリプチン(商品名:ジャヌビア・グラクティブ)
- サキサグリプチン(商品名:オングリザ)
- アナグリプチン(商品名:スイニー)
- トレラグリプチン(商品名:ザファテック)
- オマリグリプチン(商品名:マリゼブ)
グリニド薬
- ミチグリニド(商品名:グルファスト)
- レパグリニド(商品名:シェアポスト)
- ナテグリニド(商品名:スターシス・ファスティック)
スルホニル尿素薬
- グリメピリド(商品名:アマリール)
- グリベンクラミド(商品名:ダオニール・オイグルコン)
- グリクラジド(商品名:グリミクロン)
GLP-1作動薬
- セマグルチド(商品名:オゼンピック)
αグルコシダーゼ阻害薬
- アガルボース(商品名:グルコバイ)
- ボグリボース(商品名:ベイスン)
- ミグリトール(商品名:セイブル)
SGLT2阻害薬
- イプラグリフロジンL-プロリン(商品名:スーグラ)
- エンパグリフロジン(商品名:ジャディアンス)
- カナグリフロジン(商品名:カナグル)
- ダパグリフロジン(商品名:フォシーガ)
- トホグリフロジン(商品名:デベルザ・アプルウェイ)
- ルセオグリフロジン(商品名:ルセフィ)
GLP-1受容体作動薬について
食事をとると、小腸から膵臓のインスリン分泌を促す消化管ホルモンが分泌されます。
それらはインクレチンとよばれ、そのうちのひとつGLP-1のターゲットにくっついて同じような働きをするお薬になります。
摂食中枢に働いて食欲を抑えることから、ダイエット目的に適応外使用されることが増えており、健康な方へのエビデンスがないとして日本糖尿病学会が警鐘をならしています。
BMI27以上でリスクが2つ以上ある方の肥満症に対してウゴービが認可されたことで、適正な使用が普及されることが望まれます。
- 経口薬:セマグルチド(商品名:リベルサス)
- 週1注射剤:デュラグルチド(商品名:トリルシティ)
- 週1経口薬:セマグルチド(商品名:オゼンピック)
- 週1注射剤:チルゼパチド(商品名:マンジャロ)
- 週1注射剤:セマグルチド(商品名:ウゴービ)※承認決定
- 毎日注射剤:リラグルチド(商品名:ビクトーザ)
インスリン注射について
インスリン注射には「持続型」「速効型」「中間型・混合型」があります。

インスリン注射を行っていくためには血糖測定が重要となります。
指先に小さな針を刺して微量の血液をとり、それを採取して血糖自己測定器(SMBG)で測定して記録をつけていただき、それをもとにインスリンを調整していきます。
最近では、上腕部の裏側にセンサーを装着して、そこから極細針で持続的にグルコースを測定する持続血糖測定装置(CGM)が発売されています。
- フリースタイルリブレ
- DexcomG6
などが保険適用となりました。
また、皮下にカニューレを留置して、持続的にインスリンを注入していくインスリンポンプ療法(CSII)という治療法もあります。
持続グルコースモニター(CGM)と連動しているものも発売されており、インスリン治療も進化を見せています。
【糖尿病についてさらに詳しく知りたい方へ】
【お読みいただいた方へ】
医療法人社団こころみは、東京・神奈川でクリニックを運営しています。
「家族や友達を紹介できる医療」を大切にし、社会課題の解決を意識した事業展開をしています。
上野御徒町こころみクリニックでは、血液患者さんの治療と社会生活の両立を目指し、大学病院と夜間連携診療を行っています。
医療職はもちろんのこと、法人運営スタッフ(総合職)も随時募集しています。
取材や記事転載のご依頼は、最下部にあります問い合わせフォームよりお願いします。
カテゴリー:こころみ医学 投稿日:2022年11月12日
関連記事
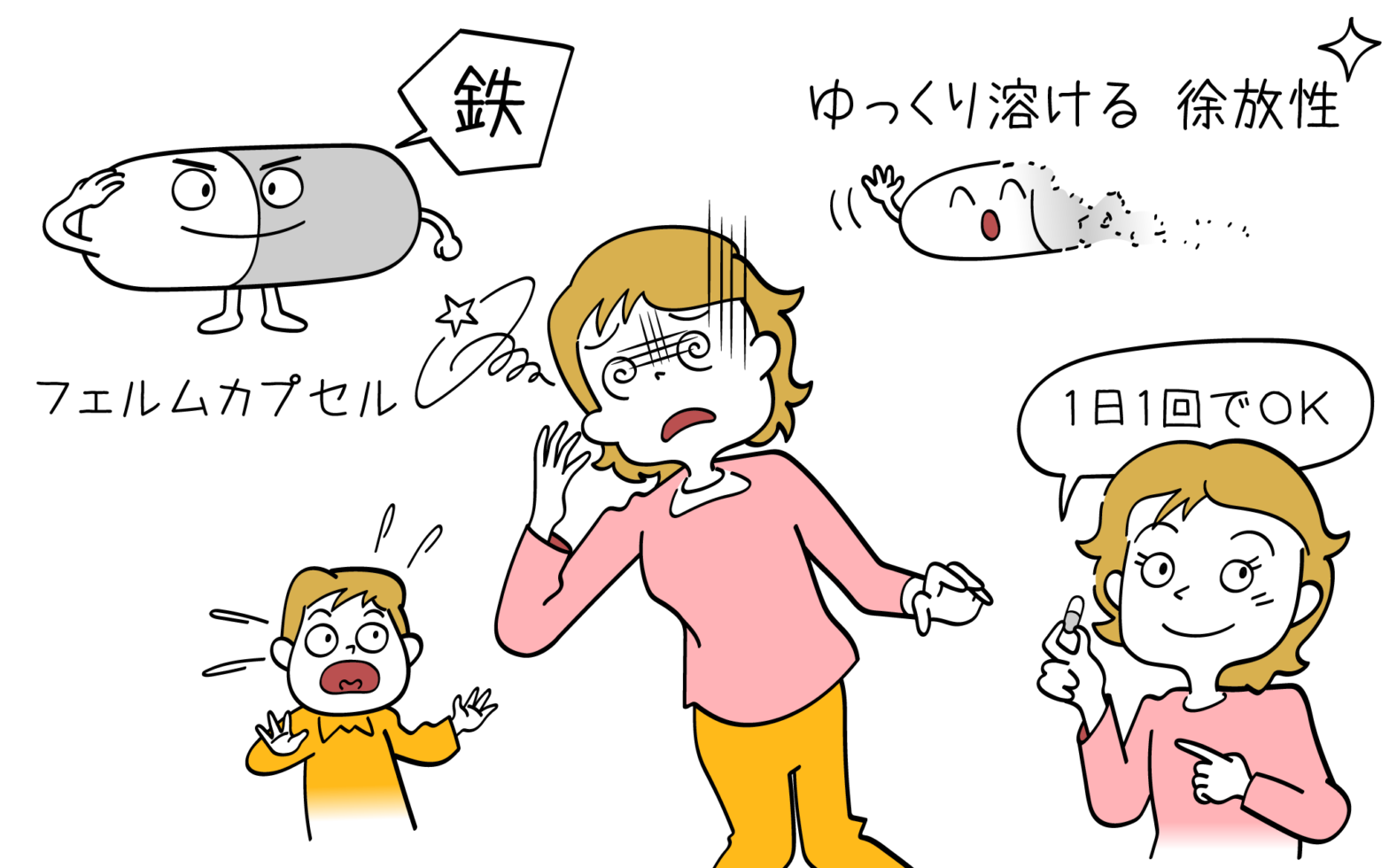
【販売中止】フェルムカプセル(一般名:フマル酸第一鉄カプセル)の効果と副作用
フェルムカプセル(一般名:フマル酸第一鉄カプセル)は、鉄欠乏性貧血に処方されるカプセル剤です。 徐放性の薬剤であり、1日の内服回数を少なくすることで服用の負担を軽減できます。 今回は、フェルムカプセルの効果や副作用につい… 続きを読む 【販売中止】フェルムカプセル(一般名:フマル酸第一鉄カプセル)の効果と副作用
投稿日:
人気記事

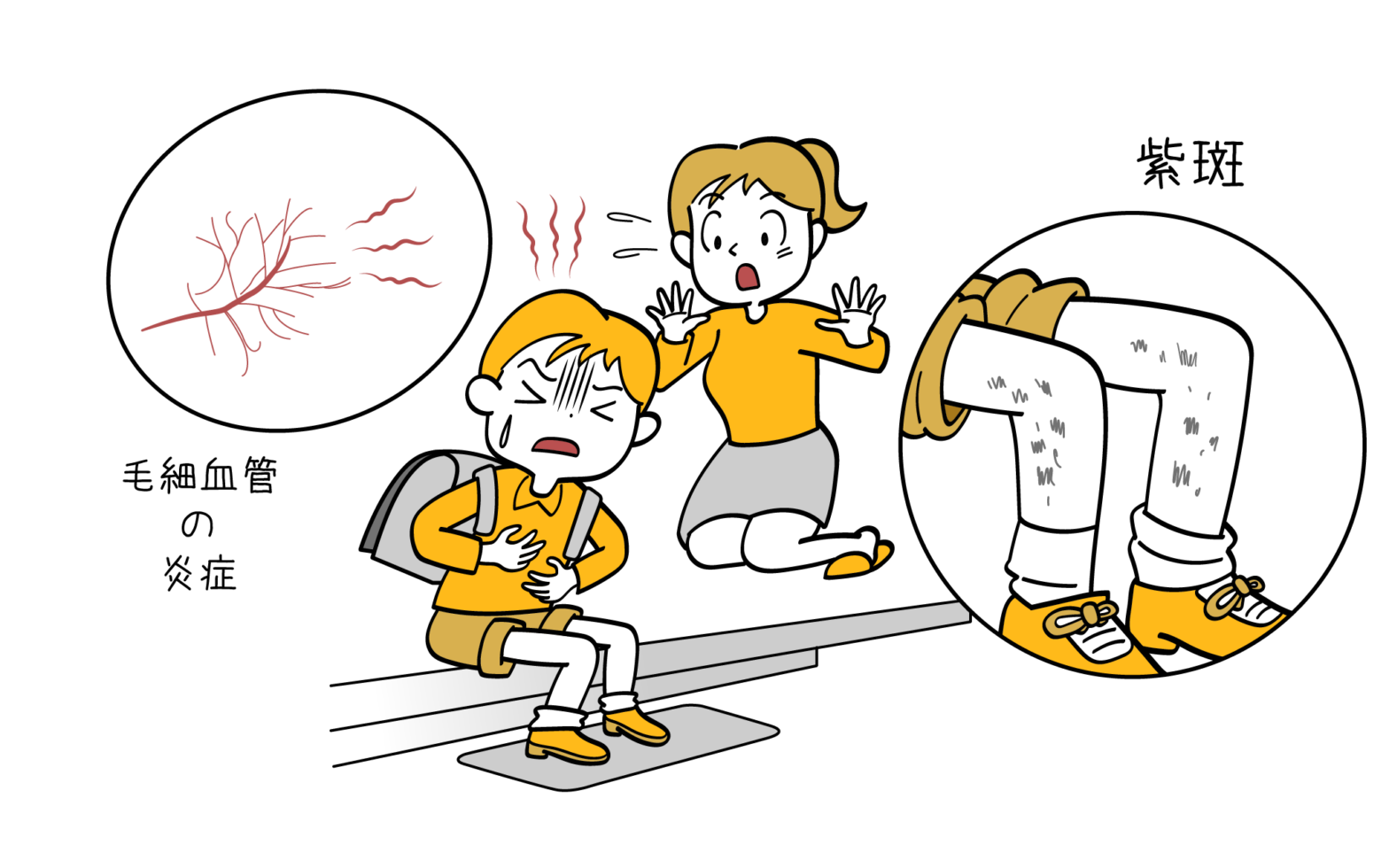
紫斑病の症状・診断・治療
紫斑病とは? 紫斑病とは、止血に重要な働きをしている血小板が減少してしまうことなどで、血が止まりにくくなっているときに起こります。 その原因は様々で、血小板の機能に異常がある場合、凝固因子といわれる止血に必要なタンパクが… 続きを読む 紫斑病の症状・診断・治療
投稿日: